Fatalna moda na nieszczepienie dzieci zbiera żniwo
Ruchy antyszczepionkowe zrodziły się na świecie w momencie, gdy ludzie przestali bać się chorób zakaźnych. Moda na nieszczepienie dzieci dotarła też do Polski. Rodzice, którzy jej ulegli, nie zdają sobie sprawy, że groźne choroby zakaźne, przed którymi chroniły szczepienia, wracają ze zdwojoną siłą. Świadomość opiniotwórczego wpływu treści publikowanych w internecie zainspirowała redakcje Poradnikzdrowie.pl oraz Mjakmama.pl do zainicjowania kampanii edukacyjnej "STOP CHOROBOM ZAKAŹNYM". Naszym celem jest przekazanie rzetelnej i opiniotwórczej wiedzy na temat długofalowych skutków szerzenia się chorób zakaźnych.

Spis treści
- Ważna odporność zbiorowa
- Świnka i różyczka zbiera żniwo
- Zabójcze „ospa party”
- Groźne meningokoki, pneumokoki i rotawirusy
- Nie bój się szczepionek skojarzonych
- Niech rozsądek zwycięży
STOP CHOROBOM ZAKAŹNYM to projekt długofalowy, składający się z cykli tematycznych poświęconych różnym chorobom zakaźnym. Zaczynamy od meningokoków - bo choć zakażeń w naszym kraju nie ma dużo, to uratowanie zakażonego dziecka wciąż jest dla medycyny wyzwaniem.
W ramach kampanii będziemy rozmawiać z ekspertami, autorytetami medycznymi, pielęgniarkami oraz lekarzami pierwszego kontaktu, którzy na co dzień pracują z pacjentami. Odpowiemy na najczęściej zadawane pytania na temat szczepień, ich skuteczności oraz wytłumaczymy czym jest odporność zbiorowa lub próg wyszczepialności - i jakie skutki będzie miało jego przekroczenie.
Chcemy budować świadomość społeczną i edukować w zakresie wiedzy dotyczącej profilaktyki chorób zakaźnych.
Powiedz "STOP CHOROBOM ZAKAŹNYM", dowiedz się jak najwięcej na temat chorób zakaźnych i przekazuj rzetelną wiedzę dalej.
***
Coraz więcej osób zastanawia się, po co szczepić dzieci, skoro o tak wielu chorobach, przed którymi mają one chronić, już dawno zapomniano? Od 1982 r. nie stwierdzono w Polsce ani jednego przypadku tężca u noworodków, a od 2001 r. zachorowania na błonicę (dyfteryt) – choroby, która za czasów naszych babć zbierała wśród dzieci śmiertelne żniwo.
Nie ma choroby Heinego-Medina (polio), powodującej zgony, porażenia i trwałe kalectwo. W 2001 r. WHO ogłosiła, że Europa jest od niej wolna, ale szczepienia przeciwko polio nie zniknęły z kalendarza szczepień obowiązkowych. Epidemiolodzy obawiają się, że wybuch ognisk polio w Afryce grozi przywleczeniem tej choroby do Polski.
Szczepić się trzeba. Zarazki szybko się rozprzestrzeniają i dopóki pojawiają się na świecie nawet pojedyncze przypadki jakiejś zakaźnej choroby, zmniejszenie liczby szczepień grozi nawrotem epidemii. Szczepionki chronią nas przed chorobami wywołanymi przez groźne bakterie, również te oporne na antybiotykoterapię, oraz wirusy. Leczenie tych chorób jest więc bardzo trudne. Ponadto mogą dawać powikłania.
Ważna odporność zbiorowa
Epidemiolodzy przestrzegają: gdy przestaniemy szczepić dzieci, opanowane choroby powrócą. Nie jest żadnym argumentem to, że dziecko nie było szczepione i nie zachorowało. Po prostu mu się udało, ponieważ wszystkie dzieci dookoła były zaszczepione, co stworzyło tzw. odporność zbiorową. Jeśli na danym terenie przeciw jakiejś chorobie jest zaszczepionych 90 proc. osób, bakteria czy wirus przestaje krążyć w powietrzu i ognisko choroby wygasa. Ale ta odporność szybko się skończy, gdy spada liczba szczepień.
Kraje zachodnie już płacą boleśnie za demagogię dotyczącą szkodliwości szczepionek. Po tym, jak w Szwecji w latach 80. zaprzestano powszechnych szczepień przeciw krztuścowi, w ciągu 10 lat liczba zachorowań gwałtownie wzrosła. Podobnie było w Rosji, gdzie w latach 90. zniechęcono rodziców do szczepień dzieci przeciw kokluszowi (szczepionka skojarzona zapobiega też błonicy i tężcowi), strasząc poważnymi komplikacjami. Zanotowano wtedy tyle zachorowań na krztusiec i błonicę, ile w czasie II wojny światowej.
Szczepionka nie wywoła choroby
Szczepionka nie spowoduje choroby, przed którą ma chronić. Zwykle składa się bowiem z martwych drobnoustrojów albo ich fragmentów, więc zachorowanie jest niemożliwe. Szczepionki „żywe” mogą sporadycznie wywołać niezwykle łagodną postać choroby, np. pojedyncze wykwity podobne do ospy. Czasem tuż przed szczepieniem lub po nim dziecko łapie ospę i winimy za to szczepionkę.
Świnka i różyczka zbiera żniwo
W latach 2008–2014 w Stanach Zjednoczonych i Europie zaobserwowano wzrost zachorowań na choroby zakaźne. Szczególnie ostro atakowały wirusy odry i ospy wietrznej. Po ostatnich epidemiach tych chorób w USA mówi się tam, że rodzice, którzy świadomie nie zadbali o szczepienia, powinni zostać pociągnięci do odpowiedzialności sądowej. W krajach, w których szczepienia nie są obowiązkowe, co 3-5 lat wzrasta liczba chorych na świnkę. W 2003 r. w Wielkiej Brytanii zaszczepionych było 82 proc. mieszkańców i odnotowano 1500 przypadków świnki. W 2004 r. liczba zaszczepionych spadła o 2 proc., a liczba chorych wzrosła do 3700. W Polsce w 2010 r. zarejestrowano 2747 przypadków świnki. Rośnie także u nas liczba zachorowań na różyczkę.
To pokłosie nieprzemyślanej profilaktyki. Przez lata szczepiono tylko dziewczynki i kobiety, żeby zapobiec różyczce wrodzonej, która ma cięższy przebieg niż nabyta. Nieszczepieni w dzieciństwie mężczyźni zaczęli chorować. A ponieważ różyczka często przebiega bezobjawowo, młody człowiek może nie wiedzieć, że jest zakażony, i „sprzedaje” chorobę dalej. Na szczęście od 2004 r. szczepienie przeciw odrze, śwince i różyczce obowiązuje wszystkie dzieci.
Zabójcze „ospa party”
Niesłusznie bardziej boimy się szczepionek niż chorób zakaźnych. Wciąż pokutuje pogląd, że choroby wieku dziecięcego są błahe i najlepiej je przechorować, by uodpornić organizm. Zawsze niosą one ryzyko poważnych powikłań oraz niepotrzebnie narażają dziecko na cierpienie. – Podczas ponad 30-letniej pracy w Klinice Chorób Zakaźnych Wieku Dziecięcego WUM widziałam wiele tragedii z powodu niefrasobliwości rodziców – mówi dr Ewa Duszczyk. - Głuchotę po śwince, zapalenie opon mózgowych po ospie wietrznej. Dwa, trzy lata temu zapanowała w Polsce moda na „ospa party”. Gdy rodzice usłyszeli, że u znajomych jest ospa, przyprowadzali swoje dziecko, żeby się zaraziło. Potem wiele maluchów trafiało do mnie na oddział z ciężkimi powikłaniami bakteryjnymi lub neurologicznymi. Szczepienie to tylko jedno ukłucie, a pobyt w szpitalu z powodu powikłań to dożylne podawanie leków, czasem zabieg chirurgiczny.
Nieprawda, że szczepionki wywołują autyzm
Krążą plotki, że szczepionki mogą wywołać choroby. Początek dała im opublikacja w czasopiśmie „Lancet” (1998), w której londyński lekarz A.J. Wakefield przedstawił związek szczepienia przeciwko odrze, śwince i różyczce z nieswoistym zapaleniem jelit i zaburzeniami rozwoju psychicznego, głównie autyzmem. Świat nauki był zdumiony, bo żadne inne badania tego nie potwierdziły. W Wielkiej Brytanii wybuchła panika, przestano szczepić dzieci i po kilku latach wróciła epidemia odry z zapaleniami mózgu i zgonami. Doktor Wakefield przyznał wreszcie, że jego praca została zmanipulowana. Opłacili ją rodzice dzieci, które miały zachowania autystyczne przed szczepieniem, by uzyskać odszkodowania od firm farmaceutycznych, „Lancet” opublikował sprostowania i usunął pracę, ale było za późno – liczba szczepień w wielu krajach spadła. Liczne badania obaliły też inne plotki. Szczepienia nie powodują chorób autoimmunologicznych, np. tocznia czy reumatoidalnego zapalenia stawów. Nie mają związku z atopowym zapaleniem skóry, nadwrażliwością pokarmową czy wziewną, kokluszem, cukrzycą typu 1 czy zanikiem nerwu wzrokowego.
Czytaj więcej: Autyzm poszczepienny to mit - teoria wiążąca szczepienia z autyzmem była oszustwem
Groźne meningokoki, pneumokoki i rotawirusy
Meningokoki to bakterie, które powodują inwazyjną chorobę meningokokową, przebiegającą jako sepsa lub zapalenie opon mózgowo-rdzeniowych. Spośród 5 rodzajów meningokoków wywołujących zachorowania na świecie, w Polsce i w Europie dominują meningokoki serogrupy B i C. Wywołują one większość, bo ponad 90 proc. zachorowań.
Inwazyjna choroba meningokokowa szczególnie zagraża najmłodszym dzieciom – 77% przypadków IChM u dzieci w 1. roku życia jest wywoływana przez serogrupę B.
Dziecko może się zakazić meningokokami w wyniku kontaktu z bezobjawowym nosicielem tych mikrobów, rzadziej z osobą chorą. Zakażenie przenosi się drogą kropelkową i poprzez bliski, bezpośredni kontakt z wydzieliną z górnych dróg oddechowych nosiciela lub chorego. Możliwe objawy IChM, na które szczególnie warto zwrócić uwagę to: gorączka, zmęczenie, wymioty, zimne dłonie i stopy, zimne dreszcze, silne bóle mięśni, stawów, klatki piersiowej i jamy brzusznej, szybki oddech, biegunka.
Inwazyjna choroba meningokokowa przebiega bardzo szybko, objawy są mylące, a czas na reakcję i pomoc lekarza bardzo krótki. Często pierwsze objawy, przypominają grypę i leczone są domowymi sposobami. Niestety, rozwój zakażenia postępuje szybko i w ciągu nawet 24 godzin może doprowadzić do zgonu. Zazwyczaj pacjenci trafiają do szpitala już w ciężkim stanie, kiedy, mimo podjęcia leczenia, choroba może spowodować u dziecka poważne i trwałe następstwa.
Mimo intensywnego leczenia szpitalnego, IChM może pozostawić trwałe następstwa, takie jak np. niedosłuch, uszkodzenia mózgu czy amputacje kończyn. Inwazyjna choroba meningokokowa budzi respekt u każdego, kto miał do czynienia z chorym dotkniętym tym zakażeniem. Ważne, by wiedzieć i pamiętać, że przyczyną sepsy mogą być właśnie meningokoki. Nie jest to wiedza powszechna – według badań Millward Brown, jedynie 9 proc. badanych mam wymieniło sepsę jako możliwą konsekwencję zakażenia meningokokowego.
Równie groźne są pneumokoki, czyli dwoinka zapalenia płuc.
Pneumokoki mogą wywołać wiele schorzeń. Do najczęstszych zakażeń, nazywanych inwazyjnymi należą:
- ostre zapalenie płuc
- zapalenie opon mózgowo-rdzeniowych
- zakażenie krwi (bakteriemia)
- uogólnione zakażenie krwi (posocznica, tzw. sepsa)
Szczepienia przeciwko pneumokokom są obowiązkowe (bezpłatne) dla wszystkich dzieci urodzonych od 2017 roku.
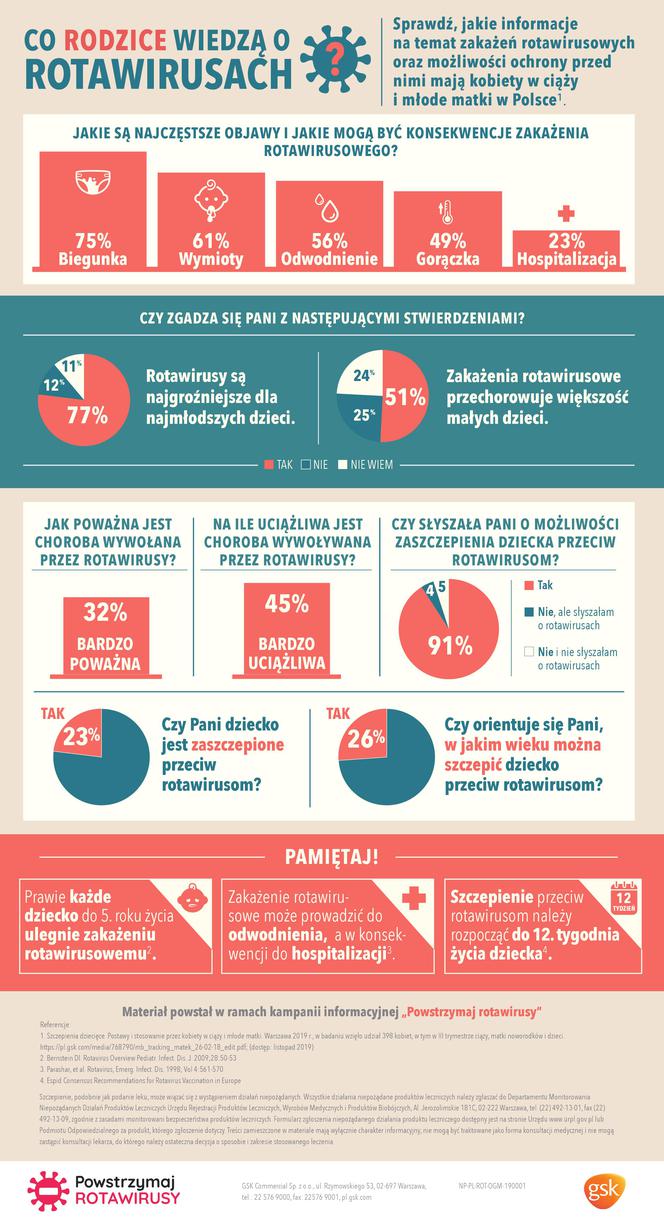
Rotawirusy to bardzo groźne patogeny, które wywołują ostrą, wodnistą biegunkę (oddawaną nawet kilkanaście razy dziennie), wysoką gorączkę (sięgającą nawet 40 st. C) i infekcje górnych dróg oddechowych. Nie należy ich lekceważyć, z powodu rotawirusów 20-30 tys. dzieci rocznie trafia do szpitala. Szczepienie przeciwko rotawirusom należy rozpocząć jak najwcześniej aby chronić maluszki przed ciężkim zakażeniem rotwirusowym i hospitalizacją w wyniku odwodnienia. Można rozpocząć już od 6 tygodnia życia dziecka.
materiał partnera
Nie bój się szczepionek skojarzonych
Niepokój rodziców budzą zwłaszcza szczepionki skojarzone, które dają odporność przeciwko kilku chorobom jednocześnie. Na świecie stosuje się je od lat i nie stwierdzono, by miały działania uboczne. Wręcz przeciwnie – dają mniej odczynów poszczepiennych. Pojedyncze szczepionki przeciw odrze, śwince i różyczce zastąpiono nowoczesną szczepionką skojarzoną MMR, łączącą w sobie te trzy komponenty. Czy organizm wytrzyma taką dawkę zarazków? Badania wykazały, że gdyby w czasie jednej wizyty podać niemowlęciu nawet 11 szczepionek, to zaangażowałyby one do pracy zaledwie 0,1 proc. możliwości układu odpornościowego. Szczepionki, zwłaszcza te skojarzone, są coraz lepiej oczyszczone, zawierają mniej rozpuszczalników i konserwantów oraz znikomą ilość drobnoustrojów, więc dziecko nie dostaje „bomby” wirusowej czy bakteryjnej, jak to sobie wyobrażamy.
Niech rozsądek zwycięży
Boimy się, że szczepienie będzie bolało, że pojawi się stan podgorączkowy, gorączka, miejscowy odczyn poszczepienny. Wysoka temperatura u dzieci stanowi poważne zagrożenie, może wywołać drgawki, ale są sposoby, by tego uniknąć. Trzeba często mierzyć gorączkę, a w razie potrzeby podać środek obniżający temperaturę, robić chłodne okłady. Gdy nie uda się zbić gorączki, należy natychmiast skonsultować się z lekarzem – poradzi, co robić. W Polsce szczepi się kilkadziesiąt tysięcy dzieci dziennie, a poważne komplikacje zdarzają się niezwykle rzadko. Odczyn poszczepienny (zaczerwienienie, ból) jest tylko przejściowy. Połóżmy na jednej szali 2-3 dni dyskomfortu po szczepieniu, a na drugiej chorobę, która ma nieprzewidywalny przebieg, może skończyć się pobytem dziecka w szpitalu, prowadzić do uszkodzenia nerek, serca, wątroby, zmian neurologicznych, a nawet do śmierci.

Najpierw badanie, dopiero potem szczepienie
Tylko dziecko całkowicie zdrowe może być szczepione. Dlatego przed podaniem szczepionki musi być zbadanie. Nie obciąża się bowiem szczepionką organizmu osłabionego chorobą. Bezwzględnymi przeciwwskazaniami są: ostra choroba z gorączką, osłabienie układu odpornościowego np. z powodu nowotworu, nadwrażliwość na składniki szczepionki, silne reakcje poszczepienne na poprzednią dawkę. Dzieci z chorobami przewlekłymi szczepi się w okresie remisji. Centrum Zdrowia Dziecka wydało rekomendację, jak szczepić dziecko z niedoborem odporności.
Uwaga: Gdy dziecka nie można zaszczepić albo nie ma jeszcze zakończonego całego cyklu szczepień, wówczas powinni zaszczepić się rodzice, starsze rodzeństwo, dziadkowie – to daje efekt kokonu chroniącego przed chorobą.
W artykule wykorzystano materiały wyprzedzmeningokoki.pl
Porady eksperta

































